Hombro Doloroso Hemipléjico
En la actualidad el Ictus sigue siendo la primera causa de discapacidad en los países desarrollados. La elevada prevalencia de las enfermedades cerebro-vasculares y el gran impacto socio-sanitario y económico que ocasionan han impulsado el tratamiento en su fase aguda y el conocimiento de su fisiopatología, así como la mejora en la prevención y manejo de las complicaciones.
El Hombro Doloroso Hemipléjico es una de las complicaciones que aparece con mayor frecuencia tras un ictus (entre 34% y 84%). En ocasiones se presenta en la fase inicial, en las primeras semanas, pero la forma más habitual es pasados 2-3 meses.
¿Qué repercusiones tiene?
El hombro doloroso hemipléjico es un factor que afecta de manera importante en la vida del paciente, limitándolo en el desarrollo de actividades funcionales, es causa de restricción en la participación de una vida activa, dificulta y enlentece el proceso de rehabilitación, y es motivo de ingresos más prolongados.
¿Qué factores influyen en la aparición del Hombro Doloroso?
Más adelante mostraremos los posibles orígenes del foco de dolor, pero no olvidemos que es un síndrome enmarcado en una lesión neurológica previa, por lo que tendremos que tener en cuenta tanto los factores propios del complejo articular (subluxación gleno-humeral, daño de las estructuras periarticulares…); así como aquellos procesos que acompañan al daño del Sistema Nervioso Central (alteración de la sensibilidad, parálisis flácida, heminegligencia, espasticidad…)
Y, ¿CUÁL ES LA FUENTE DE DOLOR?
Los estudios realizados nos muestran varios posibles causantes del dolor de hombro en el paciente hemipléjico, aunque el hecho de que una persona tenga alguna de estas alteraciones, no lo vincula directamente con un hombro doloroso o que ése sea el motivo de dolor; se debe hacer una valoración adecuada para ver cuál es el origen en cada caso.
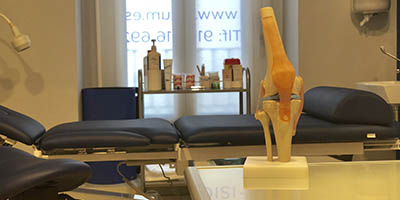
1. SUBLUXACIÓN GLENO-HUMERAL: Debido a la hipotonía muscular (pérdida de fuerza) que acompaña a la fase inicial del Ictus, y que en ocasiones queda instaurada en su fase subaguda, la musculatura encargada de mantener la cabeza humeral en la fosa glenoidea no cumple su función, por lo que el húmero queda “colgado”, dando lugar a una subluxación. Como podemos ver en la imagen, el músculo supraespinoso es el encargado de mantener el húmero en la articulación.
Como se ha comentado anteriormente, los estudios no relacionan directamente la subluxación con el dolor de hombro (hay pacientes con subluxación y sin dolor de hombro), pero es un motivo para tener especial cuidado a la hora de movilizar el hombro.
2. ESPASTICIDAD Y CONTRACTURAS: Debido al daño neurológico, el control motor del movimiento alrededor de la articulación está alterado:
- La actividad muscular está disminuida, lo que produce cambios sensitivos y propioceptivos que afectan a la estabilidad dinámica de la articulación en su conjunto: al estar los músculos inactivos, el sistema queda privado de las aferencias sensoriales –recepción sensitiva- de los Usos musculares y los Órganos Tendinosos de Golgi -receptores articulares y musculares- (algo que no se mueve, con el tiempo se deja de sentir) dejando que la escápula suspendida en la parrilla costal, provocando la desalienación de todo el complejo articular.
- Al intentar mover el brazo las contracciones musculares no siguen la norma agonista-antagonista, originando descompensaciones musculares con contracturas y rigideces.
- La lesión neurológica tiende a aumentar el tono flexor en las extremidades superiores, afectando a los músculos subescapular, pectoral mayor, redondo menor y dorsal ancho, originando por una parte contracturas que dan origen a dolores locales e irradiados, a la vez que mantienen la escápula retraída y el hombro en aducción y rotación interna.
Los pacientes que desarrollan un patrón de hipertonía y espasticidad en el miembro superior, tienen más posibilidades de desarrollar un hombro doloroso. En hemiplejias residuales también podemos encontrarnos este marco estructurado debido a inmovilizaciones prolongadas y atrofias musculares por desuso, pese a que desarrollaran una hemiplejia hipotónica.
3. ALTERACIONES DEL MANGUITO ROTADOR: El manguito rotador lo componen cuatro músculos (músculos Subescapular, Supraespinoso, Infraespinoso, Redondo mayor) que se relacionan estrechamente con la cápsula articular y los ligamentos que protegen la articulación. En la fase precoz y flácida del Ictus, las estructuras que conforman la articulación son más vulnerables de sufrir desgarros, pinzamientos, tendinitis, bursitis… Las fuerzas de tracción y movimientos incorrectos que se realizan durante las movilizaciones pasivas de la extremidad superior en esta fase, son importantes agentes lesivos de estas estructuras, daños puntuales que debido al pobre control motor de la articulación hace que se prolonguen y empeoren con el tiempo. La fuerza de tracción que el peso del propio brazo sufre debido al efecto de la gravedad, también provoca daños tisulares.
¿QUÉ MEDIDAS DEBEMOS TOMAR PARA ABORDAR ESTA COMPLICACIÓN?
Como se ha mencionado al principio, se trata de una complicación dolorosa y muy discapacitante. Para que el abordaje sea satisfactorio y funcional, será necesario un cuidado constante del brazo durante las 24 horas del día, y una implicación de todo el entorno: el paciente mismo, responsable de su propio brazo; familia colaboradora en los cuidados en el domicilio u otros contextos; y terapeutas activos en la rehabilitación.
PREVENCIÓN ¡LA MÁS IMPORTANTE!
Posicionamiento adecuado del miembro superior durante posturas prolongadas. Lo colocaremos conforme a dos objetivos:
- evitar el efecto de tracción constante del peso del brazo, no compensada por la musculatura hipotónica;
- mantener el hombro en una posición de ligera separación y rotación externa
Cuidado del manejo del miembro superior durante las transferencias o actividades de aseo-vestido personal, manipulando suavemente la extremidad, manteniendo la alineación y la congruencia articular (¡no traccionar del brazo!), tratando siempre de aligerar el peso del brazo con una toma –agarre- bajo el codo.
Pedir que el paciente ayude al movimiento, activa en cierta medida la musculatura, protegiendo la articulación del hombro.
TRATAMIENTO EN CASO DE QUE APAREZCA LA COMPLICACIÓN
Las diferentes alternativas de tratamiento expuestas a continuación se adaptarán a cada individuo conforme a las necesidades de la patología que rodee su síndrome doloroso. El profesional responsable de su rehabilitación actuará y dará consejo de las medidas adecuadas en cada caso.
Órtesis para reducir el efecto de la gravedad en la articulación del hombro en los casos en los que aparezca subluxación. Gracias a la evolución de los diseños, actualmente podemos encontrar dispositivos que respetan una alineación de la articulación más fisiológica a la vez que desgravitan el peso del brazo, sin necesidad de mantener el brazo pegado al cuerpo.
El uso de estos dispositivos está indicado en aquellos momentos en los que el riesgo de subluxación por efecto de la gravedad esté acentuado, cuando el paciente permanezca de pie o esté siendo trasladado; no para llevarlo puesto de manera continua, ya que restringe el movimiento y las aferencias sensoriales de la articulación.